Aufgrund unserer heutigen Lebensumstände steigt die Wahrscheinlichkeit myop zu werden und unter Umständen sogar eine hohe Myopie zu entwickeln. Die Risiken auf Netzhautdegenerationen oder andere Komplikationen steigen mit höheren Myopien an. Es gibt viele Studien, die zeigen, dass das Fortschreiten der Myopie sowohl mit optischen als auch pharmazeutischen Massnahmen verlangsamt werden kann. Statt Myopie klassisch zu korrigieren, sollte nach dem heutigen Kenntnisstand eine der Möglichkeiten genutzt werden, um die Myopieprogression zu verlangsamen.
Orthokeratologie und Mehrstärkenlinsen
Die effizientesten optischen Massnahmen, um die Myopieprogression zu verlangsamen
Orthokeratologie und Mehrstärkenlinsen (Ferne zentral) sind die optischen Korrektionsmittel der Wahl für Myopiekontrolle. Aufgrund ihres optischen Designs bzw. ihrer Wirkungsweise (Addition in der Peripherie) bieten sie nicht nur Akkommodationsunterstützung, sondern sie beeinflussen auch die periphere Refraktion günstig. Es wurde in mehreren Studien gezeigt, dass mit diesen Korrektionsmitteln die Myopieprogression verlangsamt werden kann.[3,5,6,7,8,9]
Das Akkommodationsverhalten bei Naharbeiten wird als mögliche Ursache für die Myopieprogression angesehen. Myope akkommodieren grundsätzlich weniger als Emmetrope.[10,11,12,1,13] Die durch das Akkommodationsdefizit entstehende geringere retinale Bildqualität könnte ein möglicher Stimulus für das Längenwachstum des Auges sein. Tarrent et al konnten zeigen, dass das Akkommodationsdefizit mit bifokalen Contactlinsen geringer und die Akkommodation exakter ist (Abbildung 1).[10] Dies ist eine mögliche Erklärung dafür, warum Mehrstärkenlinsen und Orthokeratologie die Myopieprogression verlangsamen.
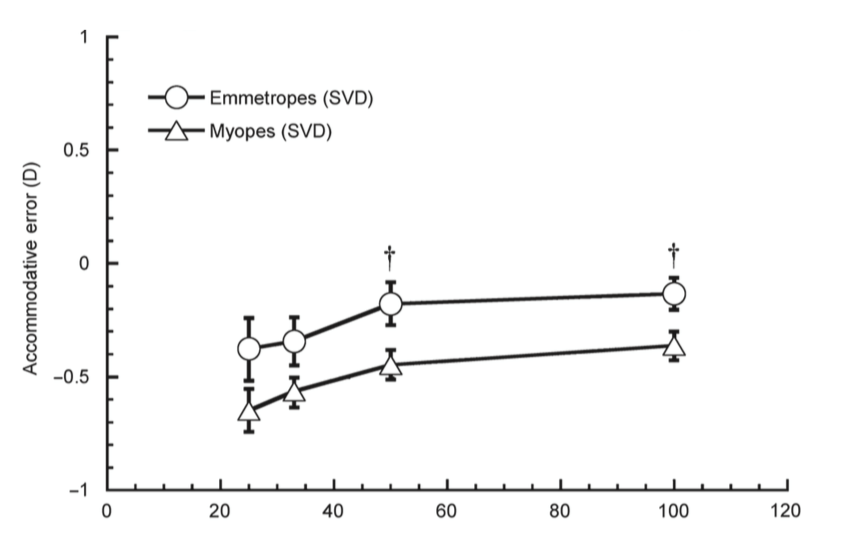
 Abbildung 1: Akkommodationsdefizit mit Einstärkenlinsen (SVD) und Bifokallinsen (BF) in emmetropen und myopen Augen. Myope haben grundsätzlich ein höheres Akkommodationsdefizit als Emmetrope. Mit kürzeren Leseabständen nimmt das Akkommodationsdefizit zu. Mit Bifokallinsen wird die Akkommodation unterstützt und das Akkommodationsdefizit nimmt ab.[10]
Abbildung 1: Akkommodationsdefizit mit Einstärkenlinsen (SVD) und Bifokallinsen (BF) in emmetropen und myopen Augen. Myope haben grundsätzlich ein höheres Akkommodationsdefizit als Emmetrope. Mit kürzeren Leseabständen nimmt das Akkommodationsdefizit zu. Mit Bifokallinsen wird die Akkommodation unterstützt und das Akkommodationsdefizit nimmt ab.[10]
Auch mit Bifokal- und Gleitsichtgläsern, welche die Akkommodation ebenfalls unterstützen, konnten Reduktionen in der Progression der Myopie nachgewiesen werden.[2,15,16,17] Insbesondere Kinder mit hohem Akkommodationsdefizit und Nahesophorie wiesen ein geringeres Fortschreiten der Myopie auf.[14] In einigen Studien zeigte die Versorgung mit Bifokal- oder Gleitsichtgläsern jedoch weniger Erfolg.[18,19] Generell ist die Wirkung nicht so hoch wie mit Mehrstärken-Contactlinsen, bei denen die Nahzone unabhängig von Kopfhaltung und Blickrichtung genutzt werden kann.
Neben der Akkommodationsunterstützung beeinflussen Orthokeratologie- und Mehrstärkenlinsen (Ferne zentral) die Lage der peripheren Netzhautbilder günstig. Myope Augen weisen aufgrund ihrer prolaten Augenform, im Gegensatz zu emmetropen oder hyperopen Augen, eine relative periphere Hyperopie auf.[20] Mittels konventioneller Brillengläser und Einstärkenlinsen wird der zentrale Fokus auf die Retina gelegt, gleichzeitig bewegt sich der periphere Fokus hinter die Netzhaut (Abbildung 2).[21,22] Diese Korrektionsmittel verursachen somit in der Peripherie eine Hyperopie, die mit der Höhe des zentralen Refraktionsfehlers ansteigt.[23]
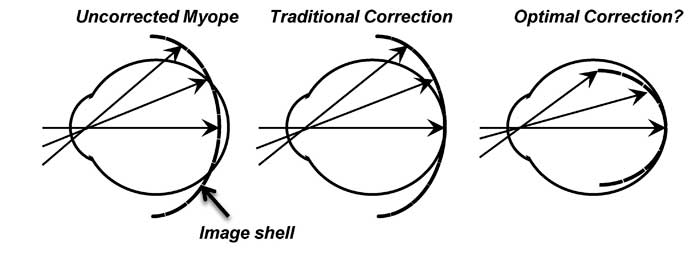 Abbildung 2: Die linke Darstellung zeigt die Position der Bildschale im unkorrigierten myopen Auge beim Blick auf ein entferntes Objekt. Das mittlere Bild zeigt das myope Auge mit traditioneller Korrektion (Einstärkengläser oder Einstärkenlinsen), mit denen peripher eine Hyperopie erzeugt wird. Es wird angenommen, dass dies ein Stimulus für das Längenwachstum des Auges ist. Derzeit wird davon ausgegangen, dass die optimale Korrektion eine Umwandlung der peripheren Hyperopie in Myopie darstellt, welches auf der rechten Abbildung zu sehen ist.[26]
Abbildung 2: Die linke Darstellung zeigt die Position der Bildschale im unkorrigierten myopen Auge beim Blick auf ein entferntes Objekt. Das mittlere Bild zeigt das myope Auge mit traditioneller Korrektion (Einstärkengläser oder Einstärkenlinsen), mit denen peripher eine Hyperopie erzeugt wird. Es wird angenommen, dass dies ein Stimulus für das Längenwachstum des Auges ist. Derzeit wird davon ausgegangen, dass die optimale Korrektion eine Umwandlung der peripheren Hyperopie in Myopie darstellt, welches auf der rechten Abbildung zu sehen ist.[26]
 Abbildung 3: Peripherer Defokus (links) und relativer peripherer Defokus (rechts) mit und ohne Brillenglaskorrektur. Die relative periphere Hyperopie nimmt bei Korrektion mit Einstärkengläsern zu. Je höher die zu korrigierende Kurzsichtigkeit, desto höher der relative periphere Defokus.[23]
Abbildung 3: Peripherer Defokus (links) und relativer peripherer Defokus (rechts) mit und ohne Brillenglaskorrektur. Die relative periphere Hyperopie nimmt bei Korrektion mit Einstärkengläsern zu. Je höher die zu korrigierende Kurzsichtigkeit, desto höher der relative periphere Defokus.[23]
Die periphere Hyperopie wird als Stimulus für das Längenwachstum des Auges angenommen. Es konnte gezeigt werden, dass die visuellen Signale, die in der Peripherie angeboten werden, einen höheren Einfluss auf die Refraktionsentwicklung haben, als die zentralen.[24,25,26] Das axiale Längenwachstum des Auges wird demnach vor allem durch die peripheren Netzhautbilder beeinflusst. Mehrstärkenlinsen (zentral Ferne) und Orthokeratologielinsen, mit denen die periphere Hyperopie reduziert oder periphere Myopie erzeugt wird, können die Myopieprogression verlangsamen (Abbildung 4).[3,5,6,7,8,9]

 Abbildung 4: Relativer peripherer Defokus bei Blick in die Ferne und in die Nähe mit Einstärkenlinsen, Mehrstärkenlinsen und ohne Korrektur. Die periphere Hyperopie wird mittels Mehrstärkenlinsen reduziert bzw. sogar in Myopie umgewandelt.[27]
Abbildung 4: Relativer peripherer Defokus bei Blick in die Ferne und in die Nähe mit Einstärkenlinsen, Mehrstärkenlinsen und ohne Korrektur. Die periphere Hyperopie wird mittels Mehrstärkenlinsen reduziert bzw. sogar in Myopie umgewandelt.[27]
Auf was es bei Mehrstärkenlinsen ankommt: Scalia 2 Design
Die relative periphere Hyperopie steigt mit zunehmender Kurzsichtigkeit an. Mit traditioneller Korrektur (Einstärkengläser, Einstärkenlinsen) liegt somit das periphere Netzhautbild bei höheren Myopien weiter hinter der Netzhaut als bei geringeren Myopien. Den Messungen von Lin et al kann entnommen werden, dass die Korrektur von -2.25 dpt ca. +1.00 dpt periphere Hyperopie (bei 30°) zur Folge hat. Korrigieren wir -4.00 dpt mit konventionellen Brillengläsern bzw. Einstärkenlinsen führt dies nach Lin et al zu einer peripheren Hyperopie (bei 30°) von etwa +2.25 dpt.[23]
Die Höhe der relativen peripheren Hyperopie ist individuell verschiedenen. Ausserdem können Unterschiede in den einzelnen Quadranten vorhanden sein. Fakt ist jedoch, dass die relative periphere Hyperopie mit zunehmender Kurzsichtigkeit ansteigt. Diese Tatsache wurde in der Entwicklung des neuen Scalia 2 Designs berücksichtigt. Scalia 2 ist ein progressives Mehrstärkendesign (Ferne zentral), welches für individuelle weiche und formstabile Galifa Contactlinsen erhältlich ist (Abbildung 5). Die Anpassung der Contactlinsen erfolgt je nach Grundgeometrie. Es ist auf eine optimale Zentrierung und ein ruhiges Sitzverhalten zu achten. Formstabile Contactlinsen werden deshalb grenzlimbal angepasst.

Abbildung 5: Individual Scalia 2, Profi l Digital.
Das Scalia 2 Design ist in verschiedenen Profilen erhältlich, um dem Anstieg des peripheren Defokus bei höherer Myopie gerecht zu werden. Die Profile unterscheiden sich ausschliesslich in der Höhe der Addition.
Die Profile:
- Digital (Add 0.75)
- Myo 1 (Add 1.25)
- Myo 2 (Add 2.00)
- Myo 3 (Add 2.75)
Das Flussdiagramm in Abbildung 6 zeigt das Vorgehen bei der Auswahl des Scalia 2 Profils. Berücksichtigt werden das Alter des Kindes, die Ausprägung der Risikofaktoren, die Myopieprogression im letzten Jahr sowie die Höhe der Kurzsichtigkeit.
 Abbildung 6: Die Wahl des Scalia 2 Profils erfolgt nach diesem Schema. Beispiel: Sind beide Elternteile myop (hohes Risiko), liegt eine Myopieprogression von 0.75 dpt im vergangen Jahr vor und das 11-jährige Kind ist -2.50 dpt kurzsichtig, dann erfolgt die Anpassung einer Scalia 2 mit dem Profi l Myo 2 (Add 2.00).
Abbildung 6: Die Wahl des Scalia 2 Profils erfolgt nach diesem Schema. Beispiel: Sind beide Elternteile myop (hohes Risiko), liegt eine Myopieprogression von 0.75 dpt im vergangen Jahr vor und das 11-jährige Kind ist -2.50 dpt kurzsichtig, dann erfolgt die Anpassung einer Scalia 2 mit dem Profi l Myo 2 (Add 2.00).
Durchmesser der Fernzone und Breite des Progressionsbereiches sind bei allen Profilen identisch. Die Grösse der Fernzone basiert auf der durchschnittlichen Pupillengrösse von Kindern im Alter 6 – 14. Je nach Studie weist diese Altersgruppe Pupillendurchmesser von 3.93 +/- 0.56 mm (photopisch) 4 bis 6.43 +/- 0.79 mm (skotopisch)[28] auf. Zum einen ist die Fernzone des Scalia 2 Designs so klein gewählt, dass der Progressionsbereich und die Addition noch innerhalb der Pupille liegen. Zum anderen so gross, dass es zu keinen visuellen Einschränkungen kommt. Des Weiteren orientiert sich der Fernzonendurchmesser am durchschnittlichen zentralen abgeflachten Bereich, der mit Orthokeratologie entsteht. Dieser liegt je nach Höhe der korrigierten Myopie zwischen 3.41 +/- 0.09 mm[29] bis 4.66 +/- 0.56 mm[30].
Grosse Pupillen können den Erfolg von Myopiekontrolle begünstigen. Dies zeigt eine Studie von Chen et al[28]. In dieser wurde festgestellt, dass insbesondere bei grösseren Pupillendurchmessern das Augenlängenwachstum mit Ortho K im Vergleich zu Einstärkengläsern reduziert werden konnte. Dieses Resultat zeigt, dass Progressionszone und Addition idealerweise innerhalb des Pupillendurchmessers liegen sollten. Ansonsten kann die Lage des peripheren Netzhautbildes nicht günstig beeinflusst werden.
Wenn bei Abgabe einer Scalia 2 noch leichte subjektive Unschärfen vorhanden sein sollten, dann werden diese in der Regel nach etwa 4 bis 5 Tagen Tragezeit nicht mehr wahrgenommen. Die Nachkontrolle sollte deshalb nach einer Toleranzzeit von zwei Wochen durchgeführt werden. Wenn das Sehen nach wie vor unbefriedigend sein sollte, empfehlen wir ein Profil mit geringerer Addition zu wählen.
Fazit
Scalia 2 ist ein Mehrstärkendesign, welches basierend auf den Erfolgen verschiedener Studien, für Myopiekontrolle entwickelt wurde. Es ist neben Orthokeratologie eine der besten optischen Möglichkeiten, Myopieprogression zu verlangsamen und schwerwiegenden Augenerkrankungen vorzubeugen. Statt Myopie klassisch zu korrigieren, sollte diese Möglichkeit genutzt werden. Für Fragen und weitere Informationen wenden Sie sich gern an den Galifa Professional Service.
Galifa
Die Schweizer Präzisions-Contactlinsen.
Galifa Contactlinsen GmbH
Gewerbestrasse 3
6973 Höchst
Telefon 05522 35 34 8
Fax (gratis) 0810 20 55 01
Internet: www.galifa.ch
Email: info@galifa.ch
Literatur
- Mutti, Donald O.; Mitchell, Lynn G.; Hayes, John R.; Jones, Lisa A.; Moeschberger, Melvin L.; Cotter, Susan A. et al. (2006): Accommodative Lag before and after the Onset of Myopia. In: Investigative Ophthalmology & Visual Science 47 (3), S. 837–846
- Gwiazda, Jane; Hyman, Leslie (2003): A Randomized Clinical Trial of Progressive Addition Lenses versus Single Vision Lenses on the Progression of Myopia in Children. COMET. In: Investigative Ophthalmology & Visual Science 44 (4), S. 1492–1500.
- Aller, Thomas A.; Liu, Maria; Wildsoet, Christine F. (2016): Myopia Control with Bifocal Contact Lenses: A Randomized Clinical Trial. In: Optometry and Vision Science 2016 (93), S. 344–352.
- Chia, Audrey; Lu, Qing-Shu; Tan, Donald (2016): Five-Year Clinical Trial on Atropine for the Treatment of Myopia 2. In: Ophthalmology 123 (2), S. 391–399.
- Si, Jun-Kang; Tang, Kai; Bi, Hong-Sheng; Guo, Da-Dong; Guo, Jun-Guo; Wang, Xing-Rong (2015): Orthokeratology for Myopia Control: A Meta-analysis. In: Optometry and Vision Science (Volume 92, No. 3, March), S. 252–257.
- Lam, C. S. Y.; Tang, W. C.; Tse, D. Y.-Y; Tang, Y. Y.; To, C. H. (2013): Defocus Incorporated Soft Contact (DISC) lens slows myopia progression in Hong Kong Chinese schoolchildren: a 2-year randomised clinical trial. In: British Journal of Ophthalmology 98 (1), S. 40–45.
- Walline, Jeffrey J.; Greiner, Katie L.; McVey, Elizabeth M.; Jones-Jordan, Lisa A. (2013): Multifocal Contact Lens Myopia Control. In: Optometry and Vision Science 2013 (Vol. 90, No. 11), S. 1207– 1214.
- Anstice, Nicola S.; Phillips, John R. (2011): Effect of Dual-Focus Soft Contact Lens Wear on Axial Myopia Progression in Children. In: Ophthalmology 118 (6), S. 1152–1161.
- Sankaridurg, Padmaja; Holden, Brien; Smith III, Earl L. (2011): Decrease in Rate of Myopia Progression with a Contact Lens Designed to Reduce Relative Peripheral Hyperopia: One Year Results. In: Investigative Ophthalmology & Visual Science 28 (10).
- Tarrant, Janice; Severson, Holly; Wildsoet, Christine F. (2008): Accommodation in emmetropic and myopic young adults wearing bifocal soft contact lenses. In: Ophthalmic and Physiological Optics 28 (1), S. 62–72.
- Gwiazda, Jane; Thorn, Frank; Held, Richard (2005): Accommodation, Accommodative Convergence, and Response AC/A Ratios Before and at the Onset of Myopia in Children. In: Optometry and Vision Science 82 (4), S. 273–278.
- He, J. C.; Gwiazda, Jane; Thorn, Frank; Held, Richard; Vera-Diaz, Fuensanta A. (2005): The association of wavefront aberration and accommodative lag in myopes. In: Vision Research 45 (3), S. 285–290.
- Sreenivasan, Vidhyapriya; Aslakson, Emily; Kornaus, Andrew; Thibos, Larry N. (2013): Retinal Image Quality during Accommodation in Adult Myopic Eyes. In: Optometry and Vision Science (90, No 11), S. 1292–1303.
- Gwiazda, Jane E.; Hyman, Leslie; Norton, Thomas T.; Hussein, Mohamed E.M.; Marsh-Tootle, Wendy; Manny, Ruth et al. (2004): Accommodation and Related Risk Factors Associated with Myopia Progression and Their Interaction with Treatment in COMET Children. In: Investigative Ophthalmology & Visual Science 45 (7), S. 2143–2151.
- Hasebe, Satoshi; Ohtsuki, Hiroshi (2008): Effect of Progressive Addition Lenses on Myopia Progression in Japanese Children: A Prospective, Randomized, Double-Masked, Crossover Trial. In: Investigative Ophthalmology & Visual Science (Vol. 49, No. 7, July), S. 2781–2789.
- Cheng, Desmond; Schmid, Katrina L.; Woo, George C.; Drobe, Bjorn (2010): Randomized Tri- al of Effect of Bifocal and Prismatic Bifocal Spectacles on Myopic Progression. In: Arch Ophtahl- mol 128 (1), S. 12–19.
- Fulk, George W.; Cyert, Lynn A.; Parker, Donald E. (2000): A Randomized Trial of the Effect of Single- Vision vs Bifocal Lenses on Myopia Progression in Children with Esophoria. In: Optome- try and Vision Science (Vol. 77, No. 8), S. 395–401.
- Edwards, Marion Hasting; Wing-hong Li, Roger; Siu-yin Lam, Carly (2002): The Hong Kong Progressive Lens Myopia Control Study. In: Investigative Ophthalmology & Visual Science (Vol. 43, No. 9), S. 2852–2858.
- Marsh-Tootle, WEndy L.; Dong, Li Ming; Hyman, Leslie; Gwiazda, Jane; Weise, Katherine K.; Dias, Lynette; Fern, Karen D. (2009): Myopia Progression in Children Wearing Spectacles vs. Switching to Contact Lenses. In: Optometry and Vision Science 2009 (Vol. 89, No. 6), S. 741– 747.
- Mutti, Donald O.; Sholtz, Robert I.; Friedmann, Nina E.; Zadnik, Karla (2000b): Peripheral Refraction and Ocular Shape in Children. In: Investigative Ophthalmology & Visual Science (Vol. 41, No. 5), S. 1022–1030.
- Tabernero, Juan; Vazquez, Daniel; Seidemann, Anne; Uttenweiler, Dietmar; Schaeffel, Frank (2009): Effects of myopic spectacle correction and radial refractive gradient spectacles on peripheral refraction. In: Vision Research 49 (17), S. 2176–2186.
- Martinez, Aldo Abraham; Ho, Arthur; Sankaridurg, Padmaja Rajagopal; Lazon, Percy Fabian; Holden, Anthony Brian; Payor, Rick; Schmid, Gregor F. (2011): Myopia Control means. Veröffentlichungsnr: US 2011/0051079 A1.
- Lin, Zhi; Martinez, Aldo; Chen, Xiang; Li, Li; Sankaridurg, Padmaja; Holden, Brien A.; Ge, Jian (2010): Peripheral Defocus with single-vision spectacle lenses in Myopic Children. In: Optometry and Vision Science (Vol. 87, No. 1), S. 4–9.
- Smith III, Earl L.; Kee, Chea-su; Ramamirtham, Ramkumar; Qiao-Grider, Ying; Hung, Li-Fang (2005): Peripheral Vision Can Influence Eye Growth and Refractive Development in Infant Mon- keys. In: Investigative Ophthalmology & Visual Science 46 (11), S. 3965–3972.
- Smith III, Earl L.; Ramamirtham, R.; Qiao-Grider, Y.; Hung, L.-F; Huang, J.; Kee, C.-s et al. (2007): Effects of Foveal Ablation on Emmetropization and Form-Deprivation Myopia. In: Inves- tigative Ophthalmology & Visual Science 48 (9), S. 3914–3922.
- Smith III, Earl L. (2011): Charles F. Prentice Award Lecture 2010: A Case for Peripheral Optical Treatment Strategies for Myopia. In: Optometry and Vision Science (Vol.88, No.9, September).
- Berntsen, David A.; Kramer, Carl E. (2013): Peripheral Defocus with Spherical and Multifocal Soft Contact Lenses. In: Optometry and Vision Science 2013 (Vol. 90, No. 11), S. 1215–1224.
- Chen, Zhi; Niu, Lingling; Xue, Feng; Qu, Xiaomei; Zhou, Zimei; Zhou, Xiangtao; Chu, Renyuan (2012): Impact of Pupil Diameter on Axial Growth in Orthokeratology. In: Optometry and Vision Science (89), S. 1636–1640.
- Lu, Fenghe; Simpson, Trefford; Sorbara, Luigina; Fonn, Desmond (2007): The relationship between the treatment zone diameter and visual, optical and subjective performance in Corneal Refractive Therapy lens wearers. In: Ophthal. Physiol. Opt. (27), S. 568-578.
- Owens, Helen; Garner, F. Leon; Craig, Jennifer; Gamble, Greg (2004): Posterior Corneal Changes with Orthokeratology. In: Optometry and Vision Science (81), No 6., S. 421-426
Entgeltliche Einschaltung






